目次
はじめに
腎臓は、私たちの体を静かに支える“縁の下の力持ち”のような臓器で、血液をろ過し、老廃物や余分な水分を排出し、体内のバランスを保ちその働きは実に多彩で、生命維持に欠かせない存在です。
しかし、腎臓は異変を感じ取りにくい「沈黙の臓器」、不調があっても痛みや自覚症状が出にくく、気づいたころには病状が進んでいることも珍しくありません。

とくに慢性腎臓病(CKD)は生活習慣病とも深く関わり、知らないうちに腎機能をじわじわと蝕んでいきます。
本ブログでは、慢性腎臓病の仕組み、検査で見るべきポイント、進行段階、そして腸や肝臓・歯周病との意外な関係まで、腎臓を守るために知っておきたい情報をわかりやすくまとめました。
今日からできる習慣をひとつ加えるだけでも、未来の腎臓の健康は大きく変わり、あなたの体を支える腎臓のために、今こそ一緒に知識を整えていきましょう。

慢性腎臓病を知り対策
慢性腎臓病は、腎機能が慢性的に低下している状態をさす総称になり、慢性腎臓病は血液検査で3ヶ月以上に渡って腎機能が基準に満たない状態が続いたりすることを言います。
慢性腎臓病は、生活習慣病の1種とも言われ、高血圧からの腎硬化症、糖尿病による糖尿病性人病、メタボなど肥満が関係する肥満関連腎などが原因で起こるのです。
慢性腎臓病に陥ると腎臓の糸球体がダメージを受けてろ過機能が低下し、体内の水分の電解質や酸、アルカリなどの調整ができず、心血管疾患のリスクが高まります。
不規則な生活リズムから起こることになるので、早めに生活習慣を見直し、体にどのような症状が出てくるかを把握し対策を行っていきましょう。
クレアチニンで腎機能を知る
腎臓の健康状態を把握するうえで、血液検査による「血清クレアチニン濃度」はとても重要な指標です。
クレアチニンは、筋肉がエネルギーを使って働く際に生じる代謝の副産物で、血液中に一定の割合で存在します。
通常は腎臓の糸球体によってろ過され、尿として体外へ排出されるため、健康な腎臓では血中にほとんどたまりません。
しかもクレアチニンは尿細管で再吸収されることがないため、腎臓のろ過機能(糸球体濾過量)をそのまま反映する物質として非常に信頼性が高いのです。
もし腎臓に何らかの障害が起こり、ろ過機能が低下すると、血液中のクレアチニンは体外へ出せずに少しずつ蓄積し、その濃度が上昇します。
検査で血清クレアチニン値が基準範囲を超えていれば、腎機能が低下している可能性が高いと判断されるのです。
早期の慢性腎臓病(CKD)では、自覚症状がほとんどないため、この数値を定期的に確認することが、早期発見の大きな手がかりとなります。

さらに腎機能をより正確に評価するためには「eGFR(推算糸球体濾過量)」という指標が使われます。
eGFRは、血清クレアチニンの値に年齢や性別などを組み合わせて算出され、腎臓が1分間にどれだけ血液をろ過できているかを推定するものです。
健康な成人ではeGFRはおおむね90mL/分/1.73㎡以上ですが、これが60未満になると慢性腎臓病が疑われ、さらに数値が下がるほど腎機能の低下が進んでいると判断されるのです。
クレアチニンやeGFRの数値は、腎臓の現在の状態だけでなく、将来の腎機能の見通しを知る指標としても役立ちます。
高血圧や糖尿病など腎臓病のリスクが高い人はもちろん、健康診断で異常がなくても定期的にチェックすることが大切になっていくのです。
慢性腎臓病の判断基準
慢性腎臓病(CKD)は、自覚症状がほとんどないまま進行するため、早期に発見するには血液や尿の検査を組み合わせて腎臓の状態を多面的に評価することが欠かせません。
血清クレアチニン値は腎機能を知る代表的な指標ですが、それだけでは十分ではなく、尿のたんぱく質、ろ過機能、画像検査など総合的な判断が重要になります。
まず、尿検査では「尿蛋白(たんぱく)」の有無が重要なポイントになり、健康な腎臓ではたんぱく質はほとんど尿に出ませんが、腎臓の糸球体が傷つくと血液中のたんぱく質が漏れ出してしまいます。
検査は早朝尿などを用い、尿蛋白が(-)もしくは±であれば正常範囲、(+)以上が持続すると慢性腎臓病が疑われます。
さらに「微量アルブミン尿検査」では、通常の尿蛋白検査では見つからない初期のごく少量のアルブミン(たんぱく質の一種)を検出できます。
糖尿病や高血圧による腎障害の早期発見に役立ち、30mg/gクレアチニン以上が続く場合は注意が必要です。
腎臓のろ過機能を直接示すのが「GFR(糸球体濾過量)」で、血液中の老廃物を腎臓が1分間にどれくらい濾過できるかを表します。

実際には、血清クレアチニン値、年齢、性別などから算出した「eGFR(推算GFR)」を用いるのが一般的です。
eGFRが60mL/分/1.73㎡以上なら正常とされますが、これを下回ると慢性腎臓病が疑われ、30未満では中等度以上の機能低下、15未満では透析が必要となる可能性があります。
血液検査の基本である「血清クレアチニン」も欠かせず、成人男性で0.7〜1.1mg/dL、女性で0.5〜0.8mg/dL程度が目安で、これを超えると腎臓のろ過機能の低下が考えられます。
クレアチニンは、筋肉量の影響を受けるため、eGFRとあわせて評価することが大切です。
さらに、腎臓の形や構造を調べるために、超音波検査やCT検査も行われます。
超音波検査は腎臓の大きさや形の異常、腎結石や腫瘍、嚢胞の有無などを調べるのに有用で、放射線被曝がないため繰り返し検査が可能で、CT検査では血流や内部構造をより詳しく把握でき、腫瘍や血管の異常などを発見しやすくなります。
このように、慢性腎臓病の判断には血清クレアチニンやeGFRによる機能評価に加え、尿蛋白・微量アルブミン尿検査、そして超音波やCTによる形態評価を組み合わせることが不可欠です。
複数の検査結果を総合して早期に異常を見つけ、生活習慣の改善や治療につなげることが、腎臓を守り透析を防ぐ最大のポイントとなるのです。
慢性腎臓病の進行具合
CKDは、このeGFRの数値に基づき6段階に分けられ、数値が低くなるほど腎機能の低下が進んでいることを意味します。
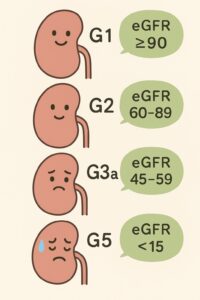
まずG1は、eGFRが90以上で、腎臓のろ過機能は正常とほぼ変わりませんが、尿蛋白や血尿など腎障害のサインがある場合はCKD初期とされ、生活習慣の改善や定期的な検査で進行を防ぐ必要があります。
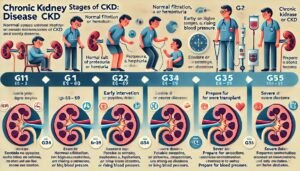
次のG2は、eGFRが60〜89で、軽度の腎機能低下が見られ、この段階でも自覚症状はほとんどなく、健康診断などで初めて異常が指摘されることも多く、塩分の摂り過ぎや高血圧、糖尿病などの要因を早めに是正することが重要になります。
G3aは、eGFRが45〜59、G3bは30〜44と中等度の腎機能低下を示し、G3aではまだ症状が目立たない場合もありますが、血圧上昇やむくみ、疲労感などが出始めることがあります。
G3bでは、老廃物が体に蓄積しやすくなり、貧血や高リン血症、骨代謝異常など合併症のリスクが高まり、この段階では専門医による定期的な診察と食事療法、薬物療法が必要になってきます。
さらに、G4は、eGFRが15〜29で、重度の腎機能低下を示し、尿毒症による吐き気、食欲不振、強い疲労感、皮膚のかゆみなどの症状が現れやすくなり、透析や腎移植を見据えた準備が必要になる段階です。
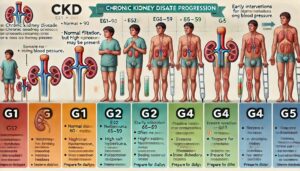
そして、G5は、eGFRが15未満で腎不全とも呼ばれ、腎臓がほとんど血液をろ過できない状態であり、人工透析や腎移植など腎代替療法を開始しなければ命に関わる危険があります。
このように慢性腎臓病は、eGFRの数値によってG1からG5までのステージに分けられ、それぞれで求められる治療や生活改善が異なります。
BMIで日々体型の管理を
慢性腎臓病と生活習慣病は密接に関連しており、体重や体脂肪の管理は腎臓を守るうえで欠かせません。
体型や肥満を日々把握するための目安として広く利用されているのがBMI(Body Mass Index)です。
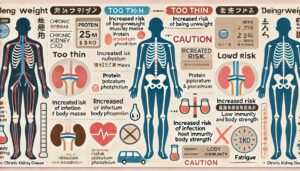
BMIは「体重(kg)÷身長(m)÷身長(m)」で求められ、例えば身長160cmで体重60kgの場合は60÷1.6÷1.6=23.4となります。
日本の基準では18.5未満が痩せすぎ、18.5〜24.9が普通体重、25以上が肥満とされ、肥満は高血圧や糖尿病、脂質異常症といった生活習慣病のリスクを高め、腎臓への負担も大きくします。
ただし、痩せすぎにも注意が必要になり、慢性腎臓病ではタンパク質やカリウム、リンなどの摂取制限がかかることが多く、筋肉量が低下してしまうことがあるのです。

筋肉は代謝を支え、体のバランスを保つ重要な組織であるため、過度な減量や栄養不足は腎臓の健康を損なう可能性があり、腎臓病患者では痩せすぎてしまうと免疫力低下や体力減少を招き、感染症や心血管系の合併症リスクが上がることが報告されています。
一方、BMIが25を超える肥満は高血圧や糖尿病などの発症を招き、腎臓病の進行を早める原因になります。
脂肪が増えることで体内の炎症が起こりやすくなり、血管や糸球体への負担が増すためです。
しかし、興味深いことに、年齢を重ねるほどBMIがやや高め、つまり25に近い方が死亡リスクが低いという報告もあるのです。

これは高齢者ではある程度の体重が体力や免疫力を保ち、病気への抵抗力につながる可能性を示しています。
慢性腎臓病の人は、食事療法によってタンパク質やカリウムなどの重要な栄養素の摂取が制限されることがあります。

すると筋肉量が減りやすく、基礎代謝が低下して塩分や水分が体内にたまりやすくなり、むくみや高血圧などを悪化させる恐れもあるのです。
過度な減量や偏った食事は控え、腎臓専門医や管理栄養士と相談しながら適正な体重と栄養バランスを維持することが重要になっていきます。
慢性腎臓病と脂肪肝も関係
「肝腎要(かんじんかなめ)」という言葉があるように、腎臓と肝臓はお互いに深く関わり合って体内環境を守っています。
肝臓は食事やアルコール、薬などから取り込まれた成分や体内で生じた有害物質を代謝・解毒し、尿や胆汁として排出する大切な臓器です。
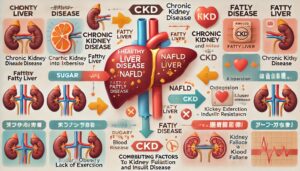
しかし、肝臓に過度の負担がかかり続けると解毒機能が追いつかなくなり、血液中に有害物質が残って腎臓へ流れ込み、腎臓にも大きな負担をかけることになります。
腎臓が血液を浄化する際の負荷が増え、慢性腎臓病を悪化させる原因ともなりかねません。
近年、注意されているのが、アルコールを飲まない人に増えている脂肪肝「NAFLD(非アルコール性脂肪性肝疾患)」で、これは糖質や果物、カロリーの過剰摂取によって内臓脂肪が肝臓に蓄積し、炎症や線維化を引き起こすものです。
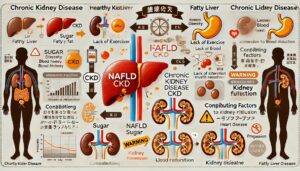
NAFLDは、放置すると肝硬変や肝がんへ進行することがあり、肝硬変では年数が経つほど生存率が低下します。
肝臓が弱ると血液中の老廃物や毒素を十分に処理できず、それらが腎臓に運ばれて腎機能を圧迫し、慢性腎臓病のリスクを高めることが知られています。

NAFLDの背景には、糖質のとり過ぎ、食べ過ぎ、運動不足、肥満、インスリン抵抗性などがあり、これらは高血圧や糖尿病など生活習慣病を通して腎臓病の進行にもつながります。
内臓脂肪が増えると炎症物質が分泌され、腎臓の血管を傷つけてろ過機能を低下させる悪循環に陥ります。お酒を飲まないからといって安心はできません。
肝臓も腎臓も「沈黙の臓器」と呼ばれるように、初期はほとんど症状が出ません。気づかないうちに少しずつダメージが蓄積し、異常が見つかったときには病状がかなり進んでいることも少なくありません。

だからこそ定期的な血液検査や超音波検査で肝臓と腎臓の両方を確認し、早期発見に努めることが大切です。
肝臓と腎臓は協力しながら体の代謝や解毒を担う重要なパートナー、どちらか一方が弱れば、もう一方にも負担がかかり、慢性腎臓病や脂肪肝、肝硬変、さらには、心血管疾患へと広がるリスクがあります。
腎臓は腸内環境にも影響する
近年「腸活」という言葉が広まるように、腸内環境の健やかさは全身の健康に深くかかわり、腸は、腎臓とも密接な関係を持っています。
腸内にはおよそ1000種類、総数にして100兆個もの腸内細菌が生息し、食べ物の消化や栄養吸収、免疫機能の調整などさまざまな働きをしており、これらの細菌のバランスが崩れると、腸内で有害物質が生じやすくなり、腎臓への負担が高まることがわかってきました。
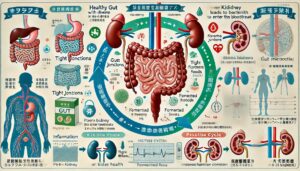
研究によると、慢性腎臓病では腸内のバリア機能が弱まり、腸壁の細胞同士をつなぐ「タイトジャンクション」と呼ばれる構造が劣化しやすくなると報告されています。
腸のバリア機能が低下すると、通常は腸の内側にとどまるはずの細菌や細菌由来の毒素が腸壁を通り抜けて血流に入り込み、全身に慢性的な炎症を引き起こします。
炎症は、血管を傷つけ、動脈硬化や心血管疾患のリスクを高めるだけでなく、腎臓の糸球体や尿細管の機能低下を進行させる原因にもなります。
腎臓の機能が落ちると、尿から排出されるべき老廃物や窒素化合物が血液中に増え、それが腸内環境を悪化させるという悪循環が起こります。
腸内細菌のバランスが乱れることで有害物質(インドキシル硫酸やp-クレジル硫酸など)が多く産生され、これらが腎臓の血管や細胞を傷つけて機能低下を加速させることも知られています。
腎臓と腸の健康を守るためには、食物繊維や発酵食品を多く取り入れ、善玉菌を育てる食事を心がけることで腸内フローラを整え、腸のバリア機能を保つことができます。
歯周病と腎臓病の関係
歯の健康は口の中だけでなく、腎臓を守るうえでも重要な役割を果たし、注意したいのが歯周病になります。
虫歯は歯そのものが細菌に侵されて穴があく病気ですが、歯周病は歯ぐきや歯を支える骨が細菌の感染によって炎症を起こし、徐々に破壊される病気です。
歯ぐきの腫れや出血から始まり、進行すると歯がぐらつき、最終的には、歯を失ってしまうこともあり、日本では、45歳以上の約50%が歯周病にかかっているとされ、年齢とともにリスクが高まってしまうのです。
歯周病が恐ろしいのは、単に口の中の問題にとどまらない点で、歯ぐきに炎症が続くと、そこから細菌や炎症性物質が血流に乗り、全身に運ばれます。
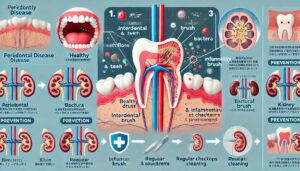
腎臓は、血液をろ過する臓器であるため、口腔内から侵入した細菌や毒素が腎臓の糸球体に届き、炎症や損傷を引き起こすことがあります。
これにより腎機能が徐々に低下し、慢性腎臓病の進行を早める危険が指摘され、歯周病による慢性的な炎症は、動脈硬化や心筋梗塞、糖尿病の悪化など全身の健康にも深く関わっており、腎臓も例外ではありません。
潜む細菌を完全に取り除くことはできません、歯間ブラシやデンタルフロスを併用し、歯と歯の隙間や歯周ポケットの汚れをしっかり除去することが、歯周病予防には不可欠です。
さらに、数か月ごとの歯科検診やプロによるクリーニングを受けることで、目に見えない炎症や初期の歯周病を早期に発見し治療することができます。
まとめ
慢性腎臓病(CKD)は、初期にはほとんど自覚症状がなく、気づかぬうちに腎機能が低下していく厄介な病気です。

血清クレアチニン値やeGFRといった血液検査、尿たんぱくや微量アルブミン、超音波検査などを組み合わせて早期に異常を見つけることが何より大切になります。
また、高血圧・糖尿病・肥満など生活習慣病と深く関係しており、体重管理や食生活の見直しも欠かせません。

さらに、脂肪肝や腸内環境の乱れ、歯周病といった一見関係のない不調も腎臓に負担をかけ、進行を早めることが分かっています。
腸のバリア機能の低下や口腔内の炎症が腎臓へ影響するなど、全身はひとつの循環でつながっているのです。

だからこそ、定期検査を習慣にし、腎臓に優しい生活を早めに整えることが未来の健康を守る最良の予防策となります。

最後まで見ていただきありがとうございました。
↓終活で分からない事や迷子になったら↓
このブログでは終活に関する質問・相談を募集しています
LINE:https://line.me/ti/p/ww2MnljFmV
インスタ:https://www.instagram.com/takusyukatu0125/
アマゾンで本を出品しています
- 【腎臓を静かに守る食卓】今日からできる腎臓ケアの新習慣 腎機能を守るための食べる整え方
- 【腎臓を守る生活術】知らないうちに進行する慢性腎臓病 今日から始める腎臓ケア入門

- 【腎臓を知る】9割の人が守れる腎臓 透析を遠ざける腎臓の守り方 腎臓に優しい暮らし方

- 【年齢と共に食事に変化】体を若く保つ食べ方 老けてしまう食べ方 今日から健康長生きご飯

- 【小さな習慣で保つ】体を若く保つ食べ方 老けてしまう食べ方 今日から健康長生きご飯

47-2




コメント